Поджелудочная железа у детей — функции и лечение ее заболеваний
Не все родители подозревают о наличии воспалительного процесса в поджелудочной железе у детей. Все потому, что болезнь протекает немного иначе. Болезнь может иметь наследственный характер или возникнуть в результате неправильного питания. Чтобы вовремя распознать симптомы воспаления поджелудочной железы у ребенка, нужно своевременно реагировать на жалобы и обращаться к доктору.
Содержание
Функционирование поджелудочной железы
В детском и взрослом возрасте поджелудочная железа выполняет одинаковые функции. Она отвечает за выделение ферментов, которые помогают в пищеварительном процессе. Их вырабатывание происходит в тот момент, когда пища попадает в ротовую полость. Дальше еда поступает в желудок и там подвергается воздействию желчи, желудочного сока и соляной кислоты.
При нарушении этого процесса происходят негативные изменения в органе, что грозит развитием серьезных заболеваний.
Также поджелудочная железа выполняет эндокринную функцию. Она основывается на вырабатывании инсулина и глюкагона в крови. Первое вещество нужно для того, чтобы контролировать уровень сахар. Из него инсулин вырабатывает глюкозу, что способствует ее усваиваемости некоторыми тканевыми и мышечными структурами.
Воздействие глюкагона направлено на повышение уровня сахара в крови. Такое явление обычно наблюдается при стрессах и во время голода. Он не позволяет глюкозе опуститься ниже нормального показателя.
Увеличение и воспаление внутреннего органа

Часто во время диагностического исследования врачи выявляют увеличение поджелудочной железы. Это может говорить о развитии реактивного панкреатита или других аномальных процессов.
Специалисты выделяют несколько основных причин в виде:
- различных инфекционных заболеваний: ангины, пневмонии, гриппозного поражения;
- воспаления в пищеварительных органах: гастрита, пищевой токсикоинфекции, холецистита;
- нерационального питания у детей. К этой категории провоцирующих факторов относят частое применение консервантов, вкусовых усилителей, газировок и фаст-фудов, полуфабрикатов;
- нарушения режима в питании;
- бесконтрольного применения лекарственных средств из некоторых групп. Сюда относят антибиотики, противовоспалительные и гормональные средства;
- врожденных аномалий, которые касаются пищеварительных органов: патологии желчевыводящих протоков, муковисцидоза, лактозной недостаточности;
- травмирования живота;
- регулярных стрессовых ситуаций.
Врачи предупреждают, что заболеть поджелудочная железа может у малыша и в возрасте одного года. Чаще воспаление поджелудочной железы у ребенка диагностируется на фоне неправильного питания. Поэтому под риск попадают подростки.
Увеличение внутреннего органа может сигнализировать о развитии серьезных болезней в виде формирования новообразований, абсцесса, камней, болезней желчного пузыря, закупоривания протоков.

Клиническая картина
Если поджелудочная железа у детей начинает страдать, то это неблагоприятно сказывается на всем организме. Симптоматика появляется лишь в том случае, когда в органе развивается воспалительный процесс.
Болезнь сопровождается:
- резко выраженными болезненными ощущениями в верхней части живота с левой стороны. Боль может носить постоянный характер и мучить пациента после приема пищи. Малыш обычно указывает на пупочную область, но это связано с тем, что он не может указать на точное место локализации;
- беспокойством, плачем, криком;
- постоянной тошнотой и приступами рвоты. В массах присутствует желудочный сок и желчь. После завершения рвоты облегчение не наступает;
- повышением температурных значений до 38-39 градусов. На фоне этого развивается лихорадочное состояние и озноб;
- разжижением стула. Нередко наблюдается чередование поноса и длительного запора;
- появлением беловатого налета на языке;
- постоянной сухостью в ротовой полости и жаждой;
- понижением или отсутствием аппетита;
- отрыжкой воздухом или кисловатым содержимым;
- признаками интоксикации организма в виде слабости и болей в голове.
У малышей младше двух лет симптомы выражены слабо. Поэтому зачастую поставить диагноз становится затруднительно. У грудничков такие признаки проявляются во время введения первого прикорма, при переходе на искусственные смеси, в период адаптации к детскому саду или школе.
Диагностические мероприятия

Если болит поджелудочная железа у ребенка, необходимо в срочном порядке обратиться за помощью к доктору. Чтобы поставить точный диагноз, врачу нужно знать симптомы. После чего проводится обследование.
Оно включает:
- внешний осмотр ребенка и пальпирование живота;
- составление анамнеза. Одной из главных причин увеличения и воспаления органа является наследственная предрасположенность. Поэтому важно знать, болели ли родители или другие близкие родственники данным заболеванием;
- сдачу крови на общий и биохимический анализ. Общий анализ помогает выявить наличие воспалительного процесса по СОЭ, лейкоцитам, лимфоцитам и гемоглобину. Биохимический анализ обнаруживает повышение количества ферментов;
- сдачу мочи на анализ. Такой способ позволяет выявить повышение уровня диастаза;
- сдачу каловых масс на копрограмму. В испражнениях могут находиться частицы непереваренного крахмала, белковых волокон или повышение уровня жира;
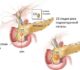
- ультразвуковую диагностику внутренних органов брюшной полости. Этот метод позволит увидеть увеличение поджелудочной железы и неоднородность ее тканевых структур.
По результатам обследования врач сможет поставить точный диагноз.

Изменение внешнего вида поджелудочной железы
Болеть в животе может на фоне воспаления. При помощи узи удается тщательно рассмотреть орган и распознать все его изменения. Причинами такой проблемы может стать все что угодно. И не всегда она кроется в развитии заболеваний.
Изменяться форма у органа может при определенном положении или изгибе тканевых структур. Загибание поджелудочной железы зачастую имеет врожденный или наследственный характер.
Неприятные симптомы могут указывать на ряд заболеваний в виде:
- панкреатита. При такой патологии орган немного смещается вверх;
- кистообразования. Формируется при нарушении работы какого-либо эндокринного участка. Если оно обнаружено, то необходимо провести тщательное обследование. Может исчезать самостоятельно. Чаще не ведет к развитию осложнений;
- опухоли. Часто имеет доброкачественный характер. Но требует тщательного отслеживания за состоянием ребенка.
При увеличении поджелудочной железы наблюдается смещение остальных органов. Это ведет к нарушению работы всей пищеварительной системы. Чтобы избежать появления других неприятных симптомов, врачи советуют кормить малыша понемногу.
Лечебные мероприятия

Если имеются проблемы с поджелудочной железой у ребенка, то необходимо в срочном порядке начинать лечение. При признаках реактивного панкреатита пациента помещают в стационар. Должен соблюдаться строгий постельный режим. Лечение подразумевает прием медикаментов и соблюдение строгой диеты.
Комплексная терапия направлена на:
- снятие болевого синдрома;
- выведение токсинов из организма;
- применение ингибиторов для активизации протонной помпы;
- прием антигистаминных препаратов для снятия отечности;
- принятие ферментов;
- витаминотерапию.
Многие заболевания поджелудочной железы у детей сопровождаются болезненным чувством. Чтобы купировать неприятный симптом, врачи назначают спазмолитики: Но-шпу, Дротаверин, Спазмалгон. Такие медикаменты не только снижают проявление болезненного чувства, но и устраняют спазм в протоках железы.
Для дезинтоксикации организма используются растворы глюкозы, плазмы или Реосорбилакт. Они вводятся внутрь через вену.
Болезни поджелудочной железы у детей сопровождаются чрезмерным выделением ферментов. Чтобы лечить внутренний орган и подавить их воздействие, прописываются ингибиторы.
- Трасилол.
- Гордокс.
- Ингипрол.
Антигистаминные средства избавляют от чрезмерной отечности. Малышам до трех лет назначают капли Зодак, Зиртек. Детям старшего возраста показаны таблетки Тавегил, Супрастин, Кларитин. В более тяжелых случаях лекарства вводятся внутривенно.
Как только неприятная симптоматика пойдет на спад, рацион ребенка расширяется. Также подключаются ферментные препараты, которые помогают в переваривании пищи: Панкреатин, Фестал, Креон.
Немаловажную роль играет диетическое питание при болезнях поджелудочной железы. Во время лечебных мероприятий необходимо придерживаться следующих правил.
- В первые два дня необходимо исключить любое питание. Питание вводится только через вену.
- Начиная с 3 дня, малышу можно употреблять несладкий чай, сухари из пшеничной муки, жидкую кашу на воде без добавления масла.
- На 4 день в меню подключают черствый белый хлеб, кисломолочную продукцию, кисель, компоты на основе сухофруктов без сахара и желе.
- На 5 день вводится пюре из овощей, супы. Исключением является капуста и насыщенные жирные бульоны.
- К концу недели можно кушать омлет на пару, нежирные сорта мяса в виде курицы, кролика, телятины, рыбу в виде паровых котлет. Разрешается давать творожную запеканку и твердый сыр.
- Только через 2 недели в меню включают свежие овощные и фруктовые культуры.
Питаться ребенок должен дробно. При этом порции должны быть небольшими. Перерывы между приемами составляют 3-4 часа. В первые 14 дней пища подается в перетертом виде. Необходимо ограничить количество употребляемых жиров. К этому списку относят растительные и сливочные масла.
Под запрет попадают различные виды углеводов: продукты пчеловодства, сахар, кондитерские изделия. Нельзя ребенка кормить жареными и жирными блюдами, маринадами, копченостями, специями и пряностями, колбасными изделиями, мороженым. Не рекомендуется употреблять капусту и бобовые культуры.
После выписки ребенку назначают диету №5. Она подразумевает употребление:
- нежирных сортов мяса. Варить их нужно на пару или отваривать;
- нежирной молочной продукции;
- каш на воде. Под запрет попадают пшенная, манная и кукурузная каша. Предпочтение лучше отдавать рису, гречки и овсянке;
- сваренных или сделанных на пару овощей;
- отваров шиповника, некрепкого чая с минимальным добавлением сахара;
- запеченных фруктов;
- подсушенного хлеба или сухарей;
- галетного печенья.
Если у ребенка диагностировали панкреатит, чтобы избежать срыва, нужно избегать приема апельсинового, виноградного, лимонного, клюквенного, смородинового и грейпфрутового соков. Такие напитки вызывают процессы брожения и чрезмерное выделение соляной кислоты.
Профилактические мероприятия
Если у малыша появились неприятные симптомы, он стал капризным или раздражительным, то необходимо обратиться за помощью к педиатру. При подозрении на воспаление поджелудочной железы он назначит обследование и консультацию у гастроэнтеролога. После подтверждения диагноза доктор пропишет лечение.
Предотвратить развитие недуга можно, если придерживаться некоторых рекомендаций:
- Исключить из рациона все вредные продукты: фаст-фуд, полуфабрикаты, газировки, сладости.
- Следить за рационом и количеством приемов пищи. Перерывы между трапезами должны быть не больше 2-3 часов.
- Своевременно лечить острые инфекции. При этом не заниматься самолечением.
- Следить за физической активностью ребенка. Малыш должен регулярно делать зарядку и достаточно проводить время на улице.
Нельзя потакать капризам своего чада в плане употребления вредных продуктов. В их состав входят усилители вкуса, которые вызывают привыкание. Но все они неблагоприятно сказываются на работе внутренних органов. Если ребенок посещает детский сад, то нельзя нарушать режим. Его следует придерживаться и в выходные. При возникновении панкреатита не стоит паниковать. Заболевание успешно лечится. Главное, сразу же обращаться к доктору.